Hepatitis B
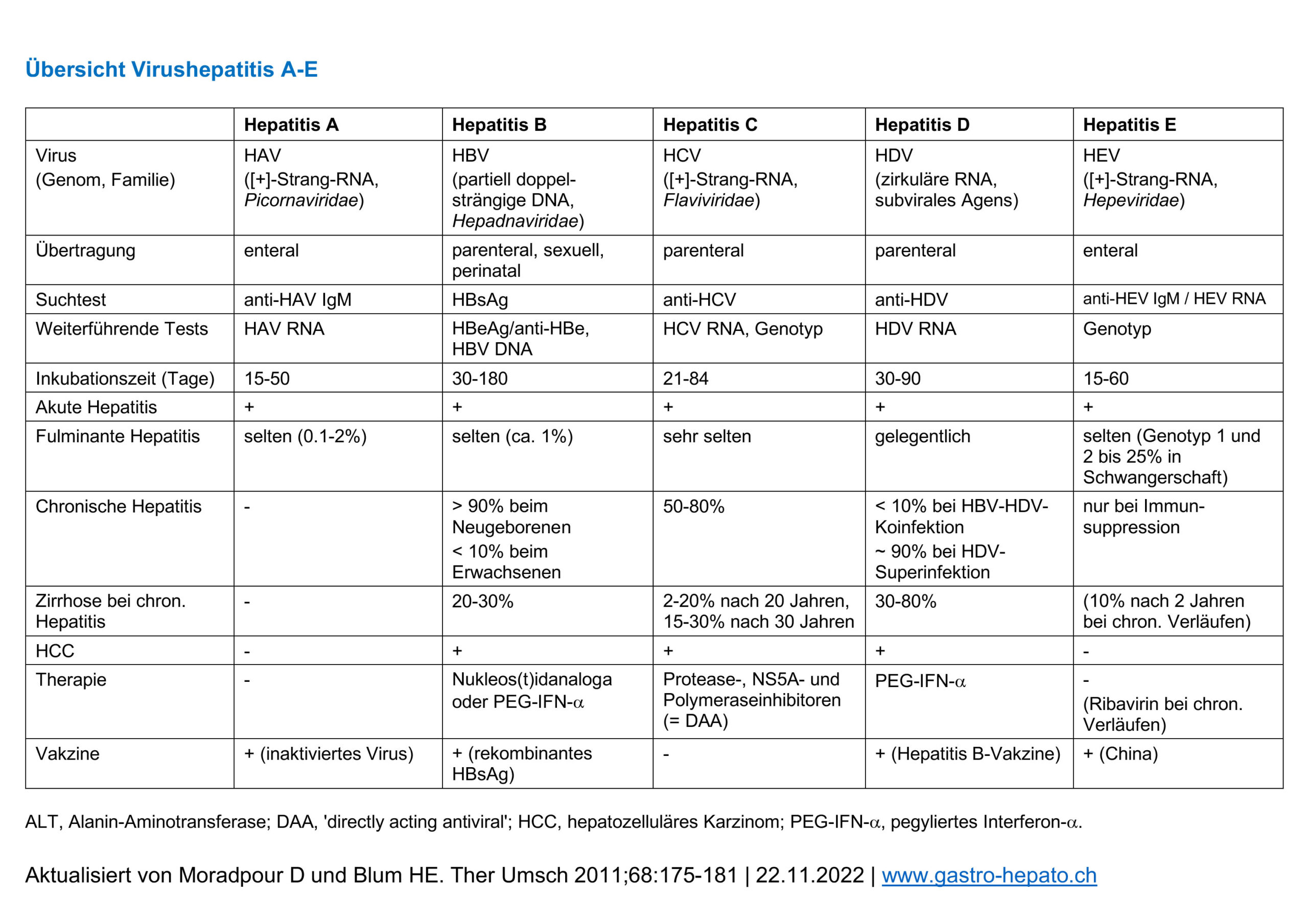
Wie Hepatitis A wird auch Hepatitis B durch Viren verursacht, die in der Leber eine Entzündung hervorrufen. Es gibt zwei mögliche Entwicklungen nach der Ansteckung. Die eine besteht darin, dass im Verlauf eines halben Jahres die Hepatitis B ausheilt, was bei Erwachsenen in 90% der Fall ist. Die andere bedeutet, dass die HBV chronisch wird. Im ersten Fall wird der oder die Betroffene immun gegen Hepatitis B-Viren und bleibt das gewöhnlich für den Rest des Lebens. Menschen mit einem grundsätzlich geschwächten Immunsystem bilden häufiger eine chronische Hepatitis B aus (Säuglinge, Kinder, Senioren, chronisch Kranke mit geschwächtem Immunsystem, HIV-Patienten oder Organtransplantierte).
Bei Säuglingen liegt die Wahrscheinlichkeit eine chronische HBV auszubilden bei 90%. Die chronische HBV verläuft unterschiedlich. Ob und wann im Leben die HBV zur Zirrhose oder allenfalls zu Leberkrebs führt, kann nicht vorhergesagt werden. Manchmal verläuft eine HBV mild. Ein anfänglich milder Verlauf kann aber auch nach Jahren oder Jahrzehnten zu einer Zirrhose und/oder Leberkrebs führen.
Wichtig zu wissen ist, dass eine vermeintlich ausgeheilte HBV selbst nach vielen Jahren reaktiviert werden kann, wenn das Immunsystem durch eine andere Erkrankung stark beeinträchtigt wird, wie beispielsweise bei AIDS, bestimmten Medikamenten (Chemotherapie oder Immunsuppressiva, z.B. nach einer Transplantation). Damit der Ausbruch einer HBV und das Fortschreiten zu einer Leberzirrhose und all ihren Komplikationen verhindert werden kann, können präventiv virushemmende Medikamente verabreicht werden und es wird empfohlen den Zustand engmaschig überwachen zu lassen.
Symptome
Tückischerweise treten bei einer akuten HBV nur selten Symptome auf. Am Anfang einer HBV, also im akuten Stadium, können leichte, grippeähnliche Symptome wie Fieber auftreten, aber auch Übelkeit, heller Stuhl, dunkler Urin oder eine Gelbfärbung der Haut und Augen. Eines der üblichen Symptome einer chronischen HBV ist Müdigkeit. Abgesehen davon bleibt eine Hepatitis B häufig ohne Beschwerden bis sich eine Zirrhose oder Leberkrebs entwickelt.
Diagnose
Für die Diagnose werden zum einen das HBs-Antigen (HBsAg) und zwei Antikörper, das sind anti-HBc-Antikörper und anti-HBs-Antikörper, untersucht. Das HBs-Antigen ist die Hülle des HBV-Virus und kann in einer Blutuntersuchung festgestellt werden, wenn eine Infektion besteht. Die beiden Antikörper anti-HBc und anti-HBs sind Bestandteil der Immunreaktion auf das Virus. Mit diesen spezifischen Antigen- und Antikörper-Werten kann bereits gesagt werden, ob eine Hepatitis B Infektion vorliegt, ob sie ausgeheilt ist oder die Impfung wirksam war.
Die folgende Auflistung soll Anhaltspunkt dafür sein, wie die Blutwerte interpretiert werden:
Akute/chronische Hepatitis B: HBsAg positiv, anti-HBc positiv, anti-HBs negativ.
Ausgeheilte Hepatitis B: HBsAg negativ, anti-HBc positiv, anti-HBs positiv (ausser bei lang zurückliegenden Infektionen)
Gesund und geimpft: anti-HBs als einziger Marker positiv. Kein HBsAg, kein anti-HBc.
Gesund und nicht geimpft: alle Marker negativ (Hinweis: in den ersten Wochen nach einer Infektion kann das Blutbild ebenfalls noch unauffällig sein)
Ein Bluttest auf HBV-DNA (Erbmaterial des Virus) ist aufwändiger und bei der Erstdiagnose oft nicht nötig. Im Zweifelsfall kann dieser Test zusätzliche Hinweise liefern.
Ursachen
Die Übertragung von Hepatitis B geschieht über Körperflüssigkeiten, u.a. Blut, Sperma, Scheidensekret und Speichel. Daher erfolgt die Ansteckung hauptsächlich beim Geschlechtsverkehr. Dabei scheint die Übertragung wesentlich von der Höhe der Virusmenge abzuhängen. Eine Übertragung ist auch von der Mutter auf ihr Neugeborenes möglich oder aufgrund von Hygienemängel im medizinischen Bereich, bzw. auch bei Tätowierungen und Piercings sowie bei infizierten Nadeln.
Am meisten gefährdet sind Lebens- und Sexualpartner von Betroffenen und Menschen, die häufig wechselnde Partner haben. Im Gesundheitswesen tätige Personen sind einem Risiko ausgesetzt, weil sie mit Blut oder Blutprodukten in Kontakt kommen. Bei Drogenkonsumenten besteht ein Risiko, wenn Utensilien wie Spritzbesteck gemeinsam benutzt werden. Das Risiko ist auch für Menschen in Ländern erhöht, in denen die Hepatitis-B-Verbreitung hoch ist.
Prävention und Behandlung
Effizient und sicher ist eine Impfung gegen Hepatitis B. Sie erfolgt über eine sogenannte Totimpfung, das heisst sie enthält keine aktiven Viren.
Zu den Vorsichtsmassnahmen, um sich nicht mit HBV anzustecken, gehören: Safer Sex, Schutzhandschuhe bei Kontakt mit fremdem Blut und der Einsatz von Desinfektionsmitteln, um die Umgebung (Bsp. Gesundheitswesen, Tattoo-Studio) steril zu halten. Wenn Angehörige sich mit HBV angesteckt haben (könnten) ist es ratsam, Hygienegegenstände wie Zahnbürste oder Rasierklingen nicht gemeinsam zu benutzen. In der Schweiz werden Schwangere auf HBV getestet. Sollte die Mutter Hepatitis-B haben, kann mittels aktiver und passiver Impfung eine Übertragung auf das Neugeborene vermieden werden.
Liegt eine Infizierung mit dem Hepatitis-B-Virus vor, wird im ersten Stadium (akute Phase) normalerweise nicht behandelt, weil sie von selbst ausheilen kann. Die Einnahme von Medikamenten in dieser frühen Phase fördert keine Spontanheilung. Virushemmende Medikamente werden im Akutstadium zur Abmilderung eingesetzt.
Wird die Hepatitis-B-Infektion chronisch, gibt es zwei verschiedene Arten der Therapie. Die einen Medikamente setzen bei der Vermehrung des Virus an, indem sie diese hemmen. Zu diesen Medikamenten gehören Nukleosid- bzw. Nukleotidanaloga. Peg-Interferon wirkt anders. Es regt das Immunsystem an. Das Ziel der beiden Therapien besteht darin, die Krankheit zu stoppen oder zu drosseln, nicht sie zu heilen. Verläuft die HBV mild, ist allenfalls eine Überwachung ausreichend. Welche die geeignete Therapie ist, muss mit einem Arzt besprochen werden.
Hepatitis B (HBV): Interview mit Prof. Dr. Dr. med. Nasser Semmo
“Was ist HBV?” In diesem Interview klärt uns Prof. Semmo auf wie man sich gegen den HBV schützen kann. Denn mit über 257’000’000 Ansteckungen weltweit, steht die HBV an erster Stelle der viralen Lebererkrankungen und die Tendenz ist immer noch steigend. Prävention in Form der Impfung kann auch Sie schützen!
Hepatitis B (HBV): Referat von Prof. Dr. Dr. med. Nasser Semmo
“Was ist HBV?” Prof. Semmo schildert uns in dieser Präsentation wie HBV entstehen kann, welche Behandlungsmöglichkeiten es gibt und was der aktuelle Stand der Forschung ist. Weltweit ist HBV mit über 257’000’000 Ansteckungen die weitverbreitetste virale Lebererkrankung. Prävention kann auch Sie schützen: Lassen Sie sich impfen! Weitere Informationen: Hepatitis B (HBV)
Hepatitis B (HBV): Animationsvideo
«Was ist ein Hepatitis B Virus?» Dieser kurze Animationsfilm klärt auf und informiert. Für HBV gibt es eine Schutzimpfung. Eine rechtzeitige Behandlung reduziert das Risiko für Zirrhose oder Leberkrebs. Für Patienten mit HBV stehen heute zwei Behandlungsmethoden zur Verfügung. Weitere Informationen: Hepatitis B (HBV)